Диагностика шистосомоза
Содержание статьи:
Основополагающим звеном в диагностике любой формы шистосомоза является обнаружение яиц гельминтов в естественных испражнениях, а именно в кале и моче.
Диагностика урогенитального шистосомоза проводится по методике фильтрации, которая подразумевает использование нейлоновых, поликарбонатных, а также бумажных фильтров. Кроме того, практически в 90% случаев у пациентов, страдающих шистосомозом мочевого пузыря, в моче обнаруживается гематурия, которая определяется методом применения полосок и химических реактивов.
Обнаружение яиц гельминта, провоцирующего развитие кишечной формы шистосомоза, подразумевает изучение образцов фекалий с применением методики окрашивания метиленовой синью целлофана, который предварительно пропитан глицерином, а также с помощью предметных стекол.
По отношению к лицам, проживающим вне эпидемиологически опасных регионов, достаточной эффективностью обладают диагностические серологические тесты и иммунологические анализы, позволяющие выявлять иммунные реакции специфического характера, которые вырабатываются организмом человека при попадании гельминта.
History
The intermediate hosts Biophalaria snails are estimated to originate in South America 95-110 million years ago. But the parasites Schistosoma originated in Asia. In Africa, the progenitor species evolved into modern S. mansoni and S. haematobium around 2-5 million years ago. It reached Egypt via infected slaves and baboons from the Land of Punt through migrations that occurred possibly as early as the V Dynasty (c. 2494–2345 BCE).
A German physician Theodor Maximillian Bilharz was the first to discover the parasite in 1851, while working at Kasr el-Aini Hospital, a medical school in Cairo. Bilharz recovered them from autopsies of dead soldiers, and noticed two distinct parasites. He described one of them as Distomum haematobium (now S. haematobium) in 1852, but failed to identify the other. In one of his letters to his mentor Karl Theordor von Siebold, he mentioned some of the eggs were different in having terminal spines while some had lateral spines. Terminal-spined eggs are unique to S. haematobium, while lateral spines are found only in S. mansoni. Bilharz also noted that the adult flukes were different in anatomy and number eggs they produced. He introduced the terms bilharzia and bilharziasis for the name of the infection in 1856. A German zoologist David Friedrich Weinland corrected the genus name to Schistosoma in 1858; and introduced the disease name as schistosomiasis.
The species distinction was first recognised by Patrick Manson at the London School of Hygiene & Tropical Medicine. Manson identified lateral-spined eggs in the faeces of a colonial officer earlier posted to the West Indies, and concluded that there were two species of Schistosoma. An Italian-British physician Louis Westenra Sambon gave the new names Schistosomum haematobium and Schistosomum mansoni in 1907, the latter to honour Manson. Sambon only gave partial description using a male worm. In 1908, a Brazilian physician Manuel Augusto Pirajá da Silva gave a complete description of male and female worms, including the lateral-spined eggs. Pirajá da Silva obtained specimens from three necropsies and eggs from 20 stool examinations in Bahia. He gave the name S. americanum. The species identity was confirmed in 1907 by British parasitologist Robert Thomson Leiper, identifying the specific snail host, and distinguishing the egg structure, thereby establishing the life cycle.
Особенности мочеполового шистоматоза
В полной мере заболевание проявляет себя ориентировочно через 60-90 дней после заражения личинками шистосом, но первые тревожные признаки в виде характерных высыпаний на коже, усиленного ночного потоотделения, болей в мышцах и суставах, головокружения и т.д. четко прослеживаются еще в инкубационном периоде. Их интенсивность зависит от индивидуальных особенностей человека и состояния его здоровья на момент заражения, а также количества гельминтов, попавших в организм.
Дальнейшее развитие шистоматоза связано с превращением личинок во взрослых особей и началом интенсивного откладывания яиц. На этом этапе больного начинает беспокоить учащенное мочеиспускание, сопровождающее неприятными ощущениями, а также лихорадка. В моче появляются капельки крови, количество которых постепенно возрастает. Часть яиц, выделяемых паразитами, покидает организм вместе с мочой, но те, которым удается закрепиться на стенках внутренних органов, становятся причиной весьма серьезных патологических процессов. Вокруг каждого яйца формируется шистосомозный бугорок, что свидетельствует о видоизменении тканей пораженного органа.
Прогрессируя, мочеполовой шистоматоз становится причиной хронического воспаления мочевого пузыря, замещения его нормальной ткани нетипичной (плоскоклеточной метаплазии), расширения мочеточника, почечных чашечек и лоханки, непроходимости мочевых путей и т.д.
Выделяют четыре стадии мочеполового шистоматоза:
- Легкая форма. Характеризуется практически бессимптомным течением и минимальными последствиями для здоровья человека.
- Среднетяжелая стадия. Имеют место нарушения мочеиспускания, анемия, увеличение селезенки и печени в размерах.
- Тяжелая стадия. Сопровождается хроническим циститом, серьезными нарушениями в работе выделительной системы, приносящими больному значительный дискомфорт, обязательным присутствием крови в моче, анемией, что в совокупности приводит к потере человеком трудоспособности.
- Крайне тяжелая форма. Отличается высокой степенью истощения организма (кахексией), часто осложняется вторичными инфекциями, провоцирующими развитие пиелонефрита, пионефроза и, в отдельных случаях, цирроза печени. Может сопровождаться кровотечениями из пищевода. Прогнозы заболевания на такой стадии весьма неутешительны, лечение не всегда дает результаты, из-за чего повышается вероятность летального исхода.
В связи с этим становится понятно, насколько важна своевременная точная диагностика и правильно подобранная терапия, позволяющая снизить риск развития серьезных осложнений и полностью излечиться от заболевания.
Разновидности шистосомоза
В зависимости от места локализации кровяных сосальщиков и преобладающих симптомов, выделяют следующие разновидности шистосомоза:
Мочеполовой
Эта форма инвазии характеризуется повреждением стенок органов мочеполовой системы яйцами паразитов. Шистосомоз мочевого пузыря сопровождается поражением слизистой оболочки последнего вследствие продолжительного паразитирования и появлением на ней язв, эрозий, очагов воспаления — гранулем. В некоторых случаях встречается другое название этого заболевания — кистозный шистосомоз, что связано с формированием кистозного бугорка вокруг яиц паразитов, внедрившихся в орган. На поздней стадии мочеполового шистосомоза наблюдается фиброз тканей мочевого пузыря. В странах, которые имеют благоприятные для развития шистосом условия, хронический процесс нередко становится причиной развития рака мочевого пузыря;
Кишечный шистосомоз Мэнсона
Как следует из названия, паразиты поражают органы пищеварительной системы, при этом заболевание приобретает длительное течение. После того, как церкарии внедряются в организм и созревают, происходят воспалительные изменения в толстой кишке. Нередки случаи шистосомозного аппендицита (если был поражен червеобразный отросток). Ранними проявлениями заражения являются первичный дерматит, лихорадка, зуд. Иногда при шистосомозе першит в горле, появляется сухой кашель. Когда паразиты начинают откладывать яйца, больной ощущает постоянную усталость, боль в суставах и мышцах. Другие симптомы — частый стул с кровью и слизью, головная боль, повышение температуры. Состояние зараженного человека осложняется циррозом печени и анемией, спровоцированных деятельностью кровяных сосальщиков;
Японский
Данная разновидность глистной инвазии имеет много общих черт с кишечным шистосомозом, но, в отличие от последнего, характеризуется более тяжелым течением. Связано это с тем, что возбудители этой формы заболевания откладывают в 10 раз больше яиц, чем остальные виды шистосом. В результате в тканях образуются множественные скопления паразитов. Японский шистосомоз проявляется в аллергических реакциях, диарее, судорогах, нарушении функций желудочно-кишечного тракта. Через несколько лет после заражения развивается цирроз печени. Паразиты также снижают функцию половых желез и способны поразить центральную нервную систему, в результате чего у больного наблюдаются очаговые поражения мозга, симптоматика которых напоминает развитие опухоли. Указанная разновидность имеет наименее благоприятный прогноз. В большинстве случаев заболевание приводит к смерти зараженного, что связано с развитием менингоэнцефалита, открытием кровотечения из варикозно расширенных вен нижнего отдела пищевого, печеночной недостаточностью, поражениями головного мозга;
Глазной
Поражение органов зрения при шистосомозе наблюдается достаточно часто. Яйца паразитов могут быть занесены в конъюнктиву, что вызывает появление гранулем, или в глазницу, центральную артерию сетчатки;
Лихорадка Катаямы, или острый токсемический шистосомоз
Это острый период заболевания при заражении японской шистосомой. Особенность этой формы гельминтоза состоит в том, что она практически не встречается у местных жителей, живущих в регионах, в которых обитают паразиты, и наблюдается в основном у приезжих туристов. На протяжении острого периода зараженный страдает от лихорадки, симптомов интоксикации. Наблюдается общая слабость, боли в животе, расстройство пищеварения. Не исключается вероятность поражения центральной нервной системы. При лихорадке Катаямы не возникают гломерулонефрит или васкулит. Из-за того, что в остром периоде японского шистосомоза наблюдается длительная лихорадка, заболевание нередко путают с брюшным тифом и подобными патологиями.
…
Каждая разновидность шистосомоза опасна для здоровья человека отрицательными последствиями, к которым следует отнести:
- сепсис;
- пиелонефрит;
- бесплодие;
- выкидыши;
- миому матки;
- нарушения речи и зрения;
- гнойные воспалительные процессы почек;
- цирроз печени;
- воспалительные процессы в структурах головного мозга.
Пути заражения
Поскольку жизненный цикл шистосомы связан с промежуточными хозяевами, которые обитают в пресноводных водоемах, заражение этими паразитами происходит исключительно при тесном контакте с водой.
Особому риску инвазии подвергаются люди, которые профессионально связаны с водой: рыбаки, гидростроители, сельскохозяйственные работники, ирригаторы. Заразиться шистосомозом можно при стирке и даже хождении по траве вблизи зараженного водоема, но чаще всего это происходит во время купания.
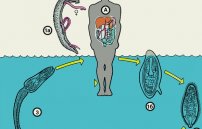
Зараженный шистосомой человек выделяет при мочеиспускании или дефекации в окружающую среду яйца, из которых появляются мироцидии. Внедряясь внутрь улитки, эта жизненная форма паразитов может продуцировать до нескольких тысяч циркариев – личинок, которые выходят из промежуточных хозяев наружу и плавают в воде с помощью раздвоенного хвоста, охотясь на окончательных хозяев. При встрече с ними они проникают внутрь человеческого организма, обезболивая место повреждения кожи с помощью специальных ферментов.

Примечания код
- Г.Е. Ройтберг, А.В. Струтынский. Внутренние болезни. Печень, желчевыводящие пути, поджелудочная железа.. — Москва: «МЕДпресс-информ», 2013. — С. 57. — 631 с.
- Lambertucci JR. Acute schistosomiasis: clinical, diagnostic and therapeutic features. Rev Inst Med Trop Sao Paulo 1993; 35: 399—404.
- Rocha MO, Pedroso ER, Lambertucci JR, et al. Gastro-intestinal manifestations of the initial phase of schistosomiasis mansoni. Ann Trop Med Parasitol 1995; 89: 271—278.
- Poggensee G, Feldmeier H. Female genital schistosomiasis: fact and hypotheses. Acta Trop 2001; 79: 193—210.
- Feldmeier H, Leutscher P, Poggensee G, Harms G. Male genital schistosomiasis and haemospermia. Trop Med Int Health 1999; 4: 791—793.
- King CH, Dickman K, Tisch DJ. Regauging the cost of chronic helminthic infection: meta-analysis of disability-related outcomes in endemic schistosomiasis. Lancet 2005; 365: 1561—1569.
- Lambertucci RL. Schistosoma mansoni: pathological and clinical aspects. In: Jordan P, Webbe G, Sturrock FS, eds. Human schistosomiasis. Wallingford: CAB International, 1993: 195—235.
- Rabello A. Diagnosing schistosomiasis. Mem Inst Oswaldo Cruz 1997; 92: 669—676.
- WHO Expert Committee. Prevention and control of schistosomiasis and soil-transmitted helminthiasis. Technical report series. Geneva: World Health Organisation, 2002.
- WHO. Report of the WHO informal consultation on the use of praziquantel during pregnancy/lactation and albendazole/mebendazole in children under 24 months (WHO/CDS/CPE/PVC/2002.4). Geneva: World Health Organization, 2002.
- Bottieau E, Clerinx J, De Vega MR, et al. Imported Katayama fever: clinical and biological features at presentation and during treatment. J Infect 2006; 52: 339—345.
- Fenwick A, Savioli L, Engels D, Robert BN, Todd MH. Drugs for the control of parasitic diseases: current status and development in schistosomiasis. Trends Parasitol 2003; 19: 509—515.
Этиология и эпидемиология
Возбудителями болезни являются трематоды семейства Schistosomatidae.
| Виды | Географическое распространение | |
|---|---|---|
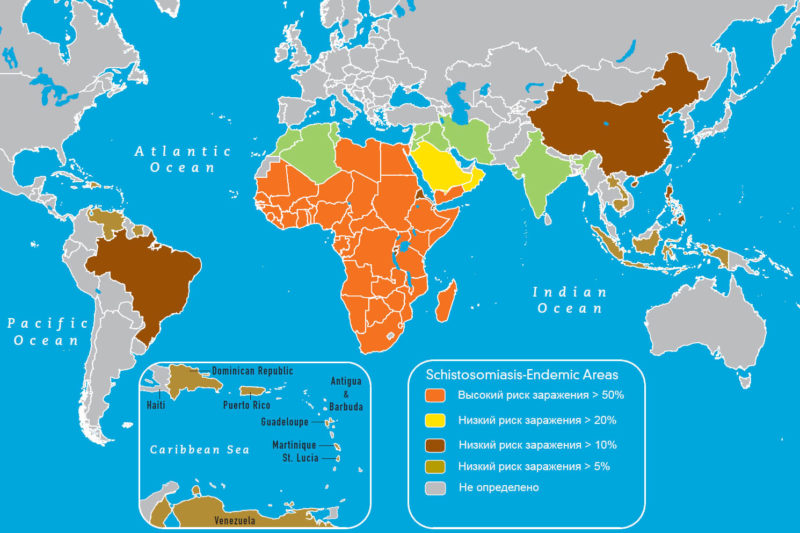
| Кишечный шистосомоз | Schistosoma mansoni | Африка, Ближний Восток, страны Карибского бассейна, Бразилия, Венесуэла, Суринам |
| Schistosoma japonicum | Индонезия, Китай, Филиппины | |
| Schistosoma mekongi | Некоторые районы Камбоджи и Лаосской Народно-Демократической Республики | |
| Schistosoma intercalatum и связанная с ним S. guineansis | Влажные лесные районы Центральной Африки | |
| Мочеполовой шистосомоз | Schistosoma haematobium | Африка, Ближний Восток |
Промежуточные хозяева этих трематод — пресноводные брюхоногие моллюски, окончательный хозяин — человек, млекопитающие и птицы. S. mansoni проходит личиночную стадию в улитках из рода Biomphalaria, обитающих в Африке, на Аравийском п-ве и в Южной Америке. S. haematobium в качестве промежуточного хозяина использует улиток рода Bulinus, распространённых в пресных водоёмах Африки и Аравийского п-ва. Личинки S. japonicum паразитируют в улитках рода Oncomelania в Китае, на Филиппинах и в Индонезии. При попадании яиц шистосоматид в воду из них выходят мирацидии, которые проникают в ткани моллюска, где происходит их дальнейшее развитие. Из моллюсков выходят свободноживущие церкарии, внедряющиеся в кожу человека, млекопитающих или птиц. Шистосоматиды, для которых окончательными хозяевами являются млекопитающие или птицы, в коже человека гибнут, вызывая наряду с первичным дерматитом системное поражение организма (церкариоз). Шистосоматиды рода Schistosoma, паразитирующие в людях, в результате активного движения и лизиса тканей проникают в сосудистое русло и мигрируют в венозные сплетения ЖКТ или мочевого пузыря, где самки начинают откладывать яйца.
Во всем мире инфицировано более 207 миллионов человек, а риску инфицирования в 74 эндемичных странах подвергается, по оценкам ВОЗ, 700 миллионов человек, имеющих контакт с заражённой паразитами водой во время сельскохозяйственной деятельности, домашней работы или купания. По оценке ВОЗ от шистосомоза ежегодно умирает от 20 до 200 тысяч человек.
Большинство заболевающих проживает в бедных районах развивающихся стран при отсутствии доступа к безопасной питьевой воде и надлежащей санитарии. Шистосомоз поражает в основном людей, занимающихся сельским хозяйством и рыболовством. Женщины, использующие в домашней работе заражённую паразитами воду, например для стирки белья, также подвергаются риску. Особо уязвимы перед инфекцией дети из-за их привычек, связанных с гигиеной и играми. Во многих районах инфицирована значительная часть детей школьного возраста.
На северо-востоке Бразилии и в Африке передвижения беженцев и миграция населения в городские районы способствуют проникновению болезни в новые районы. Рост численности населения и, соответственно, потребностей в энергии и воде часто приводит к таким схемам развития и изменениям в окружающей среде, которые также способствуют передаче инфекции.
По мере развития экотуризма и поездок в «неизбитые места» всё большее число туристов заражается шистосомозом, иногда в форме тяжёлой острой инфекции и с развитием необычных симптомов, включая паралич.
Профилактика
Основным мероприятием по борьбе с шистосоматозом, особенно мочеполовым и кишечным, является охрана почвы и водоемов от загрязнения фекалиями и мочой больных шистосоматозом людей. Это достигается хорошей организацией лечения больных. Охват лечением 10—30% наиболее интенсивно инвазированных больных шистосоматозом приводит к уменьшению поступающих в окружающую среду яиц паразита на 80—85%
Важное значение имеет обеззараживание выделений больных. Выдерживание фекалий в плотно закрытом сосуде приводит к гибели яиц шистосоматоза в течение 9 — 10 дней.
К трудоемким и дорогостоящим, но эффективным в профилактике всех шистосоматозов мерам, относится уничтожение моллюсков — промежуточных хозяев шистосом: закапывание и утрамбовка старых каналов и возведение новых, снятие слоя земли в 10—15 см с последующей утрамбовкой на пологих берегах водоемов, ликвидация заболоченности отдельных участков, разведение уток, которые поедают моллюсков и др.
К мерам индивидуальной профилактики относятся: запрещение купания, стирки белья в водоемах, где обитают моллюски; использование для питья и хозяйственных целей только обеззараженной воды; обязательное ношение обуви при работе на рисовых полях или ходьбе по влажной земле. Внедрение этих навыков в повседневный быт людей достигается проведением настойчивой санитарно-просветительной работы.
Библиогр.: Асламазов Э. Г. Шистозоматоз мочеполовых органов, М., 1968, библиогр.; Бароян О. В. и Бредли Д. Д. Современные взгляды на тропическую патологию, с. 51, М., 1979;Важнейшие тропические болезни и их профилактика, под ред. А. Я. Лысенко, с. 130, М., 1973; Гельминтозы человека, под ред. Ф Ф. Сопрунова, М., 1985; Есипова И. К. Патологическая анатомия легких, с- 150, М., 1976; Корки на М. В., Бодарева В. В. и Белякова Л. И. Клинико-электро-энцефалографические корреляции при неврозоподобных состояниях у больных ши-стосоматозом, Журн. невропат, и пси-хиат., т. 71, № 7, с. 1027, 1971; К о р-нянский Г. П., Васин Н. Я. и Эпштейн П. В. Паразитарные заболевания центральной нервной системы, с. 163, М., 1968; Магомедов М. К. и Баринова М. В. Кишечный ши-стосоматоз, Арх. патол., т. 41, № 9, с. 52, 1979; Многотомное руководство по микробиологии, клинике и эпидемиологии инфекционных болезней, под ред. H. Н. Жу-кова-Верешникова, т. 9, с. 387, М., 1968; Мотт К. и Клайн Б. Успехи в разработке методологии эпидемиологических обследований при шистосомозах, Бюлл. ВОЗ, т. 58, № 4, с. 458, 1980; Паразитология человека, под ред. Г. С. Первомайского и В. Я. Подоляна, с. 192, Л., 1974; Руководство по тропическим болезням, под ред. А. Я. Лысенко, с. 240, М., 1983; Яроцкий Л. С. Шистосомозы, М., 1982; Epidemiology and control of shistoso-miasis, Techn. rep. ser. № 643, Geneva, WHO, 1980; Human ecology in tropics, ed. by J. P. Garlick a. W. J. Keay, p. 127, L., 1977; Manson’s tropical diseases, ed. by Ch. Wilcocks a. P. H. Manson-Bahr, L., 1975; Tropical medicine, ed. by C. Wood, L.— N. Y., 1978.
Возможные последствия заболевания
В случае, если шистоматоз не был вовремя выявлен, и зараженный человек не получил соответствующего лечения, у заболевания могут быть весьма серьезные последствия:
- мочекаменная болезнь;
- колит;
- цирроз печени;
- простатит;
- бесплодие (у представителей обоих полов);
- рак мочевого пузыря.
Некоторые патологические изменения в организме могут иметь необратимый характер и стать причиной смерти больного, поэтому крайне опасно игнорировать имеющиеся проявления шистоматоза или пренебрегать рекомендациями квалифицированного специалиста.
Кроме этого, учитывая всю тяжесть заболевания, сложность его лечения и серьезность возможность последствий шистоматоза, очень важно помнить и соблюдать меры профилактики, дающие возможность обезопасить себя от заражения паразитами. Для этого лучше избегать купания в пресноводных водоемах и употребления неочищенной воды в потенциально опасных районах, а также использовать профилактические средства, например, травяные сборы и настойки из глистогонных растений, позволяющие снизить риск развития у человека гельминтоза
https://youtube.com/watch?v=64MtqPJWlAs
Лечение
Стратегия ВОЗ по борьбе против шистосомоза направлена на уменьшение заболеваемости с помощью периодического, целенаправленного лечения празиквантелом. Такое лечение подразумевает регулярное лечение всех людей из групп риска.
Целевыми группами для лечения являются:
• дети школьного возраста в эндемичных районах;
• взрослые из групп риска в эндемичных районах, например беременные женщины и кормящие матери, люди, по роду деятельности контактирующие с зараженной паразитами водой, такие как рыбаки, фермеры и ирригационные работники, а также женщины, контактирующие с зараженной паразитами водой во время домашней работы.
• целые общины, живущие в эндемичных районах.
Шистосомоз безопасно и эффективно лечится празиквантелом. Лекарство прописывают детям в дозе, зависящей от массы тела (50 мг празиквантела на 1 кг массы тела). Для назначения правильной дозы детей или взвешивают или, что легче, измеряют их рост. Рост и масса связаны между собой, поэтому рост можно использовать вместо массы для расчета количества таблеток празиквантела, которые следует прописать ребенку. Проще всего это сделать с помощью «таблеткомера» (‘tablet pole’), который представляет собой рейку для измерения роста детей с нанесенными на ней делениями с указанием количества таблеток, соответствующего росту ребенка. Для определения правильного количества таблеток для каждого ребенка, его просто прислоняют к «таблеткомеру».
Празиквантел для лечения шистосомоза можно без угрозы для здоровья назначать одновременно с альбендазолом, применяемым для лечения инфекций, вызываемых кишечными геогельминтами, такими как круглые глисты, власоглавы и анкилостомы.
Повторное инфицирование шистосомами весьма вероятно, поэтому курс лечения следует повторить через год, если ребенок снова инфицировался. Курс лечения проводится врачом или медико-санитарным работником, а также учителями, обученными лечению детей в школе.
Кого нельзя лечить?
• Если дети уже чувствуют недомогание по какой-либо иной причине, например, имеют повышенную температуру, курс лечения следует отложить до улучшения самочувствия.
• Если девочки беременны, не следует назначать им курс лечения в течение первых трех месяцев беременности.
• Детей с хроническим заболеванием, таким как серповидноклеточная анемия.
• Детей в возрасте до одного года.
Наблюдаются ли какие-либо побочные эффекты?
Празиквантел совершенно безопасен, и большинство людей не ощущает никаких побочных эффектов от его приема; лишь незначительное количество больных сообщают о легких и кратковременных симптомах. Они могут включать в себя головную боль, повышенную температуру, боль в желудке, диарею и рвоту. Наиболее вероятно проявление побочных эффектов у людей с тяжелой формой гельминтоза. Если наблюдаются тяжелые и непрекращающиеся побочные эффекты, детей следует направить в больницу. Детям перед приемом лекарства следует дать небольшую порцию основной пищи для недопущения каких-либо побочных эффектов
Какую пользу приносит лечение?
Шистосомоз может приводить к очень тяжелому состоянию больного, и поэтому важно, во избежание некоторых описанных выше последствий инфекции, лечить детей. После лечения у детей улучшается общее самочувствие, они значительно меньше пропускают школу из-за болезней, у них улучшается способность концентрироваться и они активнее работают во время школьных занятий
Профилактика и лечение
Профилактика шистосомоза и борьба против него основаны на профилактическом лечении, борьбе с брюхоногими моллюсками, улучшении санитарии и санитарном просвещении. В эндемичных зонах тропических стран следует ограничивать купание в естественных водоёмах, так как заражение может произойти даже при хождении босыми ногами в воде. Стратегия ВОЗ по борьбе против шистосомоза направлена на уменьшение заболеваемости с помощью периодического, целенаправленного лечения празиквантелом. Такое лечение подразумевает регулярное лечение всех людей из групп риска. Антимонила натрия тартат и
Диэтилкарбамазин(дитразина цитрат) — вводят внутривенно, при менингоэнцефалитных, кожных
внутрисосудистых и внутривенозных формах
Празиквантел — противопаразитарный препарат, эффективный для лечения всех форм шистосомоза. Это безопасное и недорогое лекарственное средство, рекомендуемое ВОЗ. Препарат назначается однократно в дозе 30 мг на 1 кг веса пациента. Побочные эффекты редки и полностью проходят после лечения. Препарат можно использовать детям и беременным женщинам. При возникновении тяжелой иммунно-аллергической реакции на яйца паразитов (лихорадка Катаямы) применяют кортикостероиды. В отношении S. mansoni эффективен и препарат оксамнихин. Эффект сравним с празиквантелом, однако чаще отмечаются побочные реакции.
Редко прибегают к оперативному лечению — при осложнениях (стенозах мочеточника).
Прогноз благоприятный при своевременной специфической терапии.
География заболевания
Большинство плоских червей попадают в организм во время приема зараженной воды и пищи. Тем не менее, шистосомы могут проникать в тело человека через кожу.
Большинство случаев заражения происходит в Африке, хотя возбудители встречаются на Ближнем Востоке, в Азии, в некоторых частях Южной Америки и на некоторых островах Карибского бассейна. Распространенность различных видов возбудителей варьируется в зависимости от региона.
Черви могут выделять яйца в организме человека, которые затем могут быть переданы с мочой или калом во внешнюю среду.
Это может привести к загрязнению пресной воды и привести к новой волне заболевания. Переносчиками шистосомоза могут быть путешественники и иммигранты из эндемичных районов.
Шистосомоз распространен в районах с крайней нищетой и плохими санитарными условиями, особенно там, где реки используются для купания и в качестве туалета.